Принципы антибактериальной химиотерапии при шигеллезе
Принципы антибактериальной химиотерапии при шигеллезе
Шигеллез – инфекционное заболевание человека, вызываемое бактериями рода Shigella, характеризующееся синдромами интоксикации и поражения желудочно- кишечного тракта с преимущественным повреждением слизистой оболочки дистального отдела толстой кишки.
Возбудители шигеллеза относятся к роду Shigella сем. Enterobacteriaсеае. Род Shigella включает 4 вида (S.dysenteriae, S.flexneri, S.boydii, S.sonnei), каждый из которых, за исключением S.sonnei, состоит из нескольких сероваров, различающихся по своему антигенному строению.
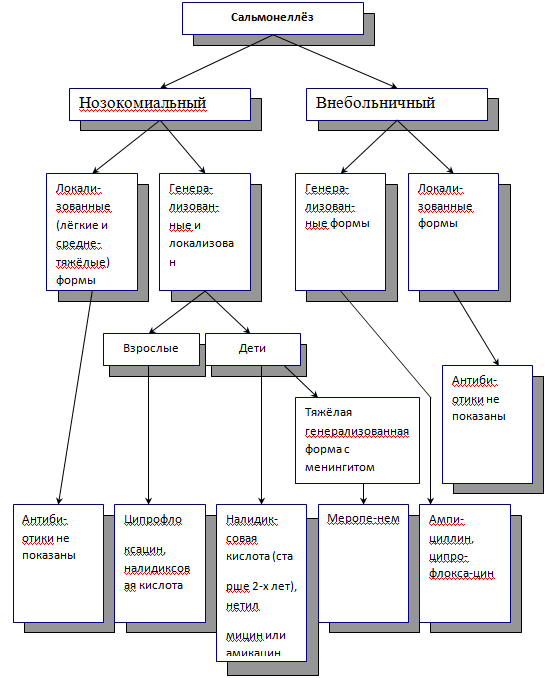
Рис. 1. Алгоритм антибактериальной терапии сальмонеллезов
Среди S.dysenteriae различают 12 самостоятельных сероваров (1-12), в том числе Григорьева-Шиги (S. dysenteriae 1), Штутцера-Шмитца (S.dysenteriae 2), Ларджа-Сакса (S.dysenteriae 3-7). Вид S.flexneri включает 8 сероваров (1-5, 6, X и Y-варианты), в том числе Ньюкастл (S.flexneri 6). Вид S. boydii состоит из 18 сероваров (1-18). S. sonnei серологически не дифференцируются. В состав клеточной стенки шигелл входят эндотоксины, представляющие собой белково-липополисахаридные комплексы. До недавнего времени считалось, что продуцировать экзотоксин могут только бактерии Григорьева-Шиги. В настоящее время доказано, что и бактерии видов Флекснера и Зонне также способны к синтезу экзотоксина белковой природы. Экзотоксин шигелл оказывает энтеро-, нейро- и цитотоксической действие. Эволюционная изменчивость шигелл под влиянием факторов внешней среды, привела к появлению в последние годы бактерий обладающих высокой устойчивостью во внешней среде. В канализационных водах шигеллы сохраняют свою жизнеспособность до 25-20 дней; в почве в высушенном или замороженном состоянии – до нескольких месяцев. Длительное время возбудитель может сохраняться на предметах домашнего обихода: мебели, постельных принадлежностях, игрушках, посуде, дверных ручках и т.д. При благоприятных условиях шигеллы способны к размножению в пищевых продуктах (салатах, винегретах, вареном мясе, фарше, вареной рыбе, молоке и молочных продуктах, компотах и киселях), особенно шигеллы Зонне. Шигеллы быстро погибают при действии дезинфицирующих средств, мгновенно – при кипячении; прямой солнечный свет они переносят до 30 мин, ультрафиолетовое облучение – до 10 мин. Шигеллез относится к антропонозам с фекально-оральным механизмом передачи возбудителя, реализующимся пищевым, водным и контактно-бытовым путями. Пищевой и водный пути передачи имеют наибольшее значение в организованных коллективах.
Для развития заболевания достаточно инфицирование менее чем 100 микробными клетками шигелл. Наибольшее эпидемиологическое значение имеют больные легким и стертым течением острого шигеллеза, которые, как правило, не обращаются за медицинской помощью.
Среди этой категории больных наиболее опасны как источники инфекции работники пищевых предприятий и приравненные к ним лица. Длительность выделения возбудителя больными, как правило, не превышает недели, но может затягиваться и до 2 – 3 нед. Особый интерес для клиницистов представляют вопросы, связанные с биологическими параметрами возбудителей, определяющими тяжесть течения заболевания, что характеризуется, как способностью продуцировать экзотоксин, так и способностью к инвазии.
В основе патогенеза шигеллеза лежит способность бактерий к внутриклеточной инвазии. Как установлено в последние годы,
взаимодействие шигелл со слизистой оболочкой кишечника начинается с прикрепления микроорганизмов к клеткам эпителия, обусловленного вначале адсорбцией, затем адгезией, осуществляемой с помощью пилей. Способность к адгезии определена генетически наличием у шигелл крупномолекулярной плазмиды 220 КБ, которая кодирует «фенотип инвазии». Эта плазмида, так называемая «плазмида вирулентности» содержит в своей ДНК определенные локусы, которые называют «островками патогенности»- pathogenicity islands (PAI). У шигелл их описано 4 (Iра-A, Iра-B, Iра-C, Iра-D). Эти островки патогенности и определяют способность шигелл к проникновению в эпителиальную клетку и, кроме того, способны вызывать апоптоз макрофагов. Транспорт белков Iра-B, Iра-C, Iра-D внутрь эукариотической клеток осуществляет специальная система секреции, относящаяся к III типу. Перечисленные белки вызывают интенсивную полимеризацию актина внутри М-клеток, расположенных в слизистой толстого кишечника, которая приводит к формированию псевдоподий, охватывающих бактериальную клетку, и вакуоли. Шигеллы не вызывают выраженного повреждения М-клеток, быстро мигрируют в подслизистый слой, где подвергаются фагоцитозу мононуклеарными фагоцитами, с последующим их апоптозом. В результате чего микроорганизмы вновь высвобождаются в подслизистый слой и могут проникать в интактные клетки слизистой толстого кишечника через их базолатеральные мембраны. Однако развитие клинических проявлений шигеллеза, в частности язвенно-геморрагического колита, по мнению P.J.Sansonetti (2000), связано не с непосредственно процессом инвазии шигелл, а с последующим интенсивным синтезом инфицированными колоноцитами ИЛ-8, ТNFα, миграцией нейтрофилов и развитием мощной воспалительной реакции в очаге инфекции.
Инкубационный период составляет 1 – 7 (в среднем 2-3) дней, но может сокращаться до 2 – 12 ч. По клиническому течению шигеллез подразделяют на острую и хроническую формы. Острый шигеллез длится от нескольких дней до 3 месяцев; заболевание, протекающее более 3 месяца, расценивается как хроническая форма. Возможно также шигеллезное бактерионосительство.
По характеру признаков, свидетельствующих о преобладающем поражении того или иного отдела кишечника, острый шигеллез включает следующие клинические варианты болезни: колитический, гастроэнтероколитический, гастроэнтеритический. По тяжести течения колитический вариант дизентерии подразделяется на легкую, средней тяжести и тяжелую; гастроэнтероколитический и гастроэнтеритический – на легкую, средней тяжести с обезвоживанием I-II степени и тяжелую с обезвоживанием III-IV степени. Острый шигеллез может иметь затяжное или стертое течение. Особенности течения болезни обусловлены видом возбудителя, состоянием макроорганизма и зависят от характера и срока начала лечения.
Наиболее характерным для шигеллеза является колитический вариант, который встречается наиболее часто. У больных возникают схваткообразные боли внизу живота, преимущественно в левой подвздошной области. Одновременно с болью или несколько позже появляются позывы к дефекации. Стул первоначально каловый, постепенно объем каловых масс уменьшается и они становятся скудными, появляется примесь слизи и крови, но частота дефекаций нарастает. Дефекация сопровождается болезненными тенезмами – ложными позывами к дефекации. Ректороманоскопически выявляются признаки выраженного катарального воспаления, на фоне которого нередко видны очаговые изменения: геморрагии, эрозии или язвы.
При гастроэнтероколитическом варианте в начальном периоде болезни обычно доминируют симптомы общей интоксикации и явления гастроэнтерита (тошнота, повторная, часто многократная рвота, обильный водянистый стул), что напоминает клинику пищевой токсикоинфекции. Затем на первый план выступает клиника энтероколита.
Гастроэнтеритический вариант очень близок по течению начальному периоду гастроэнтероколитического варианта. Отличие заключается в том, что доминирования энтероколита в более поздние сроки болезни не наблюдается, а изменения толстой кишки, выявляемые при ректороманоскопии, менее выражены. Ведущими являются клинический симптом гастроэнтерита и признаки обезвоживания.
Наиболее достоверным и распространенным методом лабораторного подтверждения диагноза дизентерии является выделение копро-культуры шигелл. При дизентерии, вызванной шигеллами Григорьева-Шиги, имеет значение выделение гемокультуры. В случаях гастроэнтеритов предположительно дизентерийной этиологии целесообразно бактериологическое исследование промывных вод желудка.
Диагноз может быть подтвержден также серологическими методами. В последние годы стали использовать такие высокочувствительные серологические методы определения антител и антигенов, как иммуноферментный анализ (ИФА), реакция коагглютинации (РКА).
Сегодня очевиден тот факт, что степень антибактериальной резистентности несомнено является составной частью биологической характеристики возбудителей. В первые годы использования химиотерапевтических средств для лечения больных дизентерией (40-50-е годы ХХ века) высказывались предположения о том, что посредством этих лекарств можно будет не только решить проблему купирующей терапии, но и добиться стерилизующего эффекта при данной патологии. И хотя вскоре надежды на стерилизующую этиотропную терапию не оправдались, клинический эффект химиотерапии больных дизентерией, особенно при тяжелых формах болезни, оказался настолько значительным, что использование антибиотиков стало традиционным. Однако продолжительность и многократность курсов химиотерапии без учета формы заболевания, постоянные попытки поисков новых препаратов, отношение к антибактериальным препаратам как к своего рода панацее, не имеющей предела активности, применение новых комбинаций средств, в том числе и мощных антибиотиков широкого спектра действия, шаблонное их применение создало серьезные проблемы в терапии шигеллезов. Проведенные исследования по чувствительности к антибактериальным препаратам (левомицетину, тетрациклину, неомицину, ампициллину, фуразолидону и др.) штаммов шигелл в 70- 80-х годах ХХ века, уже позволили установить, что имеет место постепенный рост числа резистентных штаммов к терапевтическим концентрациям фуразолидона и энтеросептола. Так, в 1970 -1974 годах от 1 и 6% штаммов шигелл Зонне были резистентны соответственно к фуразолидону и энтеросептолу, а в 1979 – 1980 годах указанные показатели уже равнялись 21 и 39%.
Обращают на себя внимание значительные колебания уровня резистентности шигелл в зависимости от серовара и географического региона выделенных штаммов. Так среди микроорганизмов, выделенных в Гонг-Конге в период с 1986 по 1995 гг. наблюдался рост резистентности S. flexneri к ампициллину (от 56,9 до 89,4%), ингибиторзащищенным пенициллинам (от 50,8 до 88,3%), налидиксовой кислоте (от 0 до 59,6%), ципрофлоксацину (от 0 до 2,1%), триметоприму (от 16,9 до 90,4%). При этом S. sonnei проявляла значительно меньшую резистентность к большинству из отмеченных препаратов. Так, чувствительность к ампициллину (35,6 -36,4%), амоксициллин/клавуланавой кислоте (23,5 – 30,3%), хлорамфениколу (15,2 – 35,3%) оставалась почти неизменной на протяжении 10 лет. Но при этом отмечен ощутимый рост числа устойчивых штаммов к таким препаратам как, налидиксовая кислота (0 – 53,4%), триметоприм (35,3 – 60,6%). В то же время все штаммы шигелл, выделенные в Танзании, Пакистане и ряде других стран были в 100% случаев чувствительны к цефалоспоринам III поколения, налидиксовой кислоте и ципрофлоксацину. Резистентность же к ампициллину (16 – 97%), хлорамфениколу (14-73%), триметоприму (24-97%), тетрациклину (62 – 100%) колебалась в очень широких пределах. Следует обратить внимание, что распространение резистентности к отдельным препаратам, как правило, сопровождается появлением и распространением полирезистентных штаммов как среди S.sonnei так и среди S.flexneri. При этом установлено, что резистентность к ампициллину в 30-79% случаев сочетается с резистентностью к хлорамфениколу, тетрациклину, сульфаниламидам. В последние годы появились данные о выделении энтеробактерий, проявляющих устойчивость к фторхинолонам, в частности к ципрофлоксацину, хотя число таких штаммов не превышает 2,5%.
Подводя итог изложенному в данном разделе, необходимо подчеркнуть, что в лечении больных шигеллезом необходимо руководствоваться клинико-эпидемиологическими данными, что и явилось основой для разработки нами алгоритма этиотропной терапии заболевания (рис. 2). Согласно предложенному алгоритму при определении показаний к назначению антимикробных средств основное значение имеет клиническая форма заболевания (наличие гемоколита). Для выбора препарата основное значение имеют микробиологические (результаты мониторинга резистентности шигелл), эпидемиологические данные и возраст больного. При этом при спорадических случаях заболевания целесообразно использование препаратов, к которым чувствительны оба вида шигелл. В настоящее время в качестве препарата выбора может быть рекомендован ципрофлоксацин у взрослых и налидиксовая кислота или цефалоспорины III поколения у детей. При вспышках заболевания, где основным этиологическим агентом, как показали проведенные исследования, является S.sonnei, может использоваться гораздо более широкий арсенал средств. При этом, как правило, в назначении препарата можно ориентироваться на чувствительность клинического изолята, вызвавшего заболевание, с учетом частоты и характера побочных реакций. Это особенно важно при лечении больных с гемоколитом, нуждающихся в проведении этиотропной терапии. При наличии у больного симптомов инвазивной диареи допускается постановка клинического диагноза дизентерии. Однако следует учитывать, что шигеллы являются не единственным этиологическим агентом инфекционных заболеваний, сопровождающихся поражением толстого кишечника. Данное обстоятельство имеет особое значение при постановке диагноза у детей, в связи с возможностью эшерихиоза, вызванного энтерогеморрагическими кишечными палочками О157. При этом следует учитывать, что при данном заболевании эффективность этиотропной терапии в настоящее время не доказана. При этом активно использующиеся в клинической практике при лечении больных шигеллезом препараты, такие как ко-тримоксазол и фуразолидон, способствуют высвобождению шигоподобного токсина E.coli, являющегося причиной такого грозного осложнения при эшерихиозе, как гемолитико-уремический синдром. Учитывая это обстоятельство, а также установленную нами низкую клиническую эффективность ко-тримоксазола и фуразолидона, данные препараты можно применять лишь при лечении больных с точно установленным возбудителем заболевания и высокой его чувствительности к данным препаратам.
В связи с этим для эмпирической терапии шигеллезов при наличии показаний к проведению антибактериальной терапии целесообразно использовать фторхинолоны (ципрофлоксацин по 500 мг внутрь 2 раза в сутки в течение 3-5 дней). Для лечения детей старше 2-х лет можно использовать налидиксовую кислоту в дозе 5 мг/кг в сутки. При лечении детей более младшего возраста возможно использование цефалоспоринов III поколения (цефотаксим 50 мг/ кг в сутки в 2-3 введения, цефтриаксон 50 мг/ кг в сутки в 1-2 введения). Длительность терапии составляет 3-5 дней. Во время вспышек, причиной которых чаще всего является S.sonnei, после определении чувствительности возможно применение и ампициллина, и фуразолидона и др. препаратов при наличии к ним чувствительности у микроорганизма, явившегося причиной вспышки.
Кроме использования в лечении больных шигеллезами фторхинолонов, имеются убедительные исследования, показавшие возможность применения азитромицина и в лечении больных шигиллезами. Так, результаты двойного слепого исследования в Бангладеш, показали, что клиническая эффективность азитромицина составила 82%, ципрофлоксацина – 89%, бактериологическая – 94% и 100%, соответственно. Различия были статистически недостоверны. Необходимо отметить, что из 70 шигелл все были чувствительны к азитромицину и ципрофлоксацину, но только 20% были чувствительны к ко-тримоксазолу, 27% – к ампициллину и 47% – к налидиксовой кислоте (Khan W.A., Seas C., Dhar U. et al., 1996). Это указывает на возможность применения азитромицина в лечении больных шигеллезами, причем в педиатрии данный препарат может быть препаратом выбора. Необходимо отметить, что назначение антибиотиков показано при тяжелых гастро – и энтероколитических формах шигеллезов, а также при легких и тяжелых формах заболеваний, сопровождающихся гемоколитом.
Назначение антибактериальных препаратов бактериовыделителям шигелл абсолютно противопоказано, так как влечет за собой отрицательный эффект: развивается дисбактериоз, снижается иммунобиологическая реактивность организма, задерживаются сроки выздоровления, эррадикации возбудителя.
Если в клинической картине болезни преобладают симптомы гастроэнтерита, назначение антибактериальных препаратов нецелесообразно: достаточная патогенетическая терапия позволяет обеспечить полный терапевтический эффект, а применение антибиотиков ведет к задержке клинического выздоровления и бактериологической санации организма.