Диагностика рака молочной железы
Диагностика рака молочной железы.
Визуальный осмотр дает представление о наличии асимметрии и деформации молочных желез, изменения кожного покрова (отек, гиперемия, изменение сосудистого рисунка, втяжение соска).
При пальпации молочных желез обнаруживается плотное, ограниченно подвижное узловое образование, без четких границ, чаще безболезненное, с наличием или отсутствием локальных кожных симптомов.
Пальпация регионарных зон лимфооттока позволяет выявить наличие единичных или множественных плотных увеличенных лимфатических узлов, иногда спаянных в конгломерат, на стороне опухолевого процесса, или с противоположной стороны. Пальпации подлежат аксиллярная, над- подключичная и парастернальная зоны
Методы визуализации при диагностике рака молочной железы.
Стандартом лучевой диагностики является комбинация маммографии и ультрасонографии (доплерография (ЦДК и энергетический доплер), соноэластография). Чувствительность методики соответствует 92 – 96%, при специфичности в 90 – 97%.
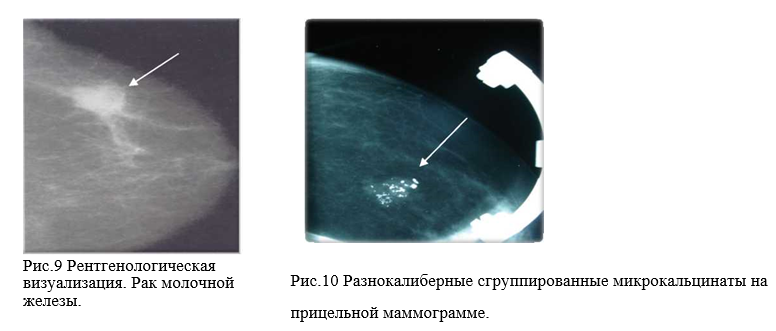
Характерными признаками инфильтративного рака на маммограммах будут:
► тень уплотнения с тяжистым неровным контуром;
► сгруппированные, разнокалиберные микрокальцинаты;
► атипическая перестройка на отдельном участке ткани молочной железы(рис .9,10);
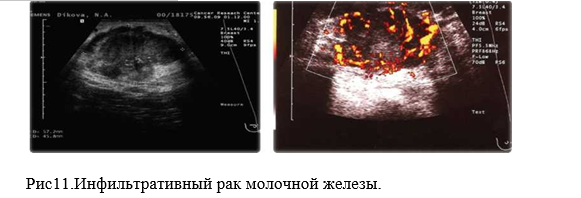
Ультразвуковая визуализация с использованием методики доплера, как исследование в реальном времени, привносит дополниельную информацию, особенно при дифференциации характера маленьких образований.К характеристикам злокачесвенности, определяемым на сонограммах относят:
► гипоэхогенное образование с нечетким, неровным контуром, часто неоднородной структуры;
► преобладание горизонтального размера над вертикальным, неправильность формы;
► локальные зоны гиперваскуляризации;
► изменение скорости кровотока в грудных артериях и индекса резистентности; (рис.11)
В 2007 году появились данные, свидетельствующие о значимой роли магнитно-резонансной томографии в диагностике рака in situ. При сравнении процента выявляемости протокового рака in situ преимущество МРТ перед существовавшими методиками было очевидным (92% против 56% при маммографии). Однако, несколько обстоятельств ограничивает эти заманчивые перспективы. Во-первых, отличительными чертами МРТ является высокая чувствительность (до 91%), но не специфичность (не более 83%).Во-вторых, достаточно высокая стоимость исследования и отсутствие единых стандартов его выполнения лимитируют широкое использование исследования.
Современные показания к магнитно-резонансной маммографии сводятся к следующему:
уточняющая диагностика при ранних формах рака и преинвазивной болезни;
обследование женщин с маммопластикой;
обследование женщин с генетическим риском рака молочной железы; ® контроль эффективности неоадъювантной терапии;
уточнение взаимоотношений первичной опухоли и окружающих анатомических структур;
Во всех случаях, помимо клинико-лабораторных результатов, необходимо получить цитологическое или гистологическое подтверждение диагноза: «Рак молочной железы». Показаниями к биопсии служат:
Все сомнительные очаги размерами >0.5см;
Киста > 2см;
Киста <2 см, при сомнительной УЗ-картине;
Для этих целей используются различные варианты биопсий:
- Тонкоигольная аспирационная биопсия с последующим исследованием пунктата.
- Кор-биопсия, позволяющая получить морфологический материал (образцы ткани опухоли). Этот метод биопсии также позволяет помимо установления принадлежности к определенному гистологическому типу, определять биологический «портрет» опухоли или комплекс предикторов прогноза и лечебной тактики.
- Трепан-биопсия, выполнялась до появления кор-биопсии всегда, когда был необходим тканевой материал. Сейчас трепан-биопсия выполняется реже, в связи с ее большей травматичностью и необходимостью применения местной анестезии.
- Стереотаксическая биопсия под рентгенологическим контролем применяется в случаях непальпируемых, подозрительных образований или при структурной перестройке ткани молочной железы.
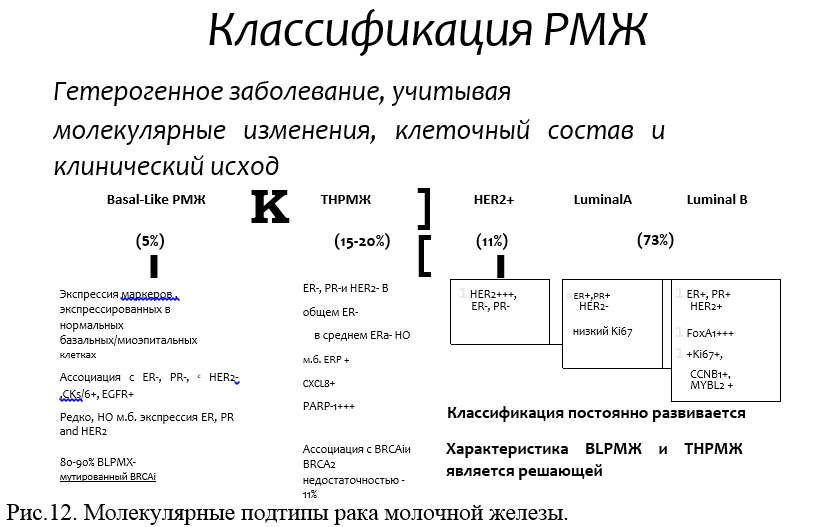
Рак молочной железы- гетерогенное заболевание, прогноз которого определяется генными различиями опухолевых популяций. По схожести «генного паспорта» всех пациенток с диагнозом «Рак молочной железы» можно разделить на группы, различающиеся по стероидным рецепторам, экспрессии HER2 и цитокератинам (рис.12).
Рис.12. Молекулярные подтипы рака молочной железы.
1) Люминальные опухоли. Образуются из эпителия выстилки протоков. В зависимости от экспрессируемых молекулярных маркеров подразделяются на люминальный А и люминальный В. Ниже приведены характеристики этих подтипов.
Люминальный А- ER и/или RP+ HER2-, И67низкий, экспрессия цитокератина 8;
Люминальный В- HER2+ ER и/или RP+ Ki67- любой, экспрессия цитокератина 18;
2) Базалоидные опухоли. Возникают из клеток миобазального слоя протоков.
Нормоподобные – ER-/ RP- HER2+
Трижды негативные- ER-/ RP- HER2-, положительные по цитокератинам 5, 16, 17.
Самым благоприятным прогнозом характеризуются люминальные А-опухоли, а наибольшей агрессивностью отличается тройной негативный рак молочной железы.
Оценка местной распространенности процесса
- · Пальпация рака молочной железы
Инициальный момент в диагностическом поиске различной патологии молочных желез. Проводится по определенномуплану:
• рекомендации American Cancer society: возраст 20-40 лет – осмотр один раз в 3 года; возраст 40 и более лет – ежегодный осмотр;
• молодые менстрцирующие женщины осматриваются на 5-7-й день менструального цикла (исключая случаи наличия в молочной железе опухолевых образований);
- · женщины периода менапаузы – в определенный день месяца.
Пальпаторный метод может считатыя ориентировочным в отношении оценки истинного размера опухоли.
- · Маммография рака молочной железы – диагностическая точность метода соответствует 75-95°%. Может быть использована в программах скрининга опухолей молочных желез:
- разрешающая способность метода позволяет визуализировать опухолевые образования диаметром S1 см;
- позволяет выявить инфилыративный протоковый рак 1 стадии в 50-70%;
- визуализация микрокальцинатов на рентгенограм мах во многом способствует диагностике преинвазивного рака молочной железы.
Совмещение стандартной методики с контрастированием (дуктография/, рекомендуемое при наличии серозных или кровянистых выделений из сосков, позволяет:
- определить деструкцию протока (расширение, дефект наполнения) при внутрипротоковой папилломе и внутрипротоковом раке молочной железы.
- Ультразвуковое исследование рака молочной железы
Не отвечает требованию скрининговой диагностики:
- · разрешающая способность метода не белее 85%;
- · опухоли <1 смплохо диагностируются при использовании УЗКТ;
- · при выявлении микрокальцинатов полученные данные уступают рентгеногогическим
- визуализации внутрикистозных разрастаний;
- поликистозе молочных желез.
Дополнительное использование цветного доплера повышает значимость при оценке:
- ·степени развития сосудистого русла (патологические сосуды);
- выраженности сосудистого кровотока.
- Компьютерная томография
Обычно используется как вспомогательный метод, так как:
• значительно уступает стандартной маммографии в оценке микрокальцинатов, внутрипротоковых разрастаний и непальпируемых образований.
В отдельных случаях высокоинформативен:
- ·при локализации спухоли на границе внутренних квадрантов около грудины;
- ·при диффузных формах рака молочной железы.
Методику следует рекомендовать при крупных, несмещаемых опухолях.
Однако необходимо учитывать достаточно большую лучевую нагрузку, сопряженную с использованием компьютерной томографии.
- · Магнитно-резонансная томография
Стала особенно популярной последние несколько лет.
Целесообразно использовать при:
• отчетливо определяемых (на маммограммах) изменениях не вполне ясной клинической значимости;
• неотчетливо определяемых (на маммограммах) изменениях, в частности, при подозрении на наличие опухоли у молодых женщин, имеющих плотную структуру ткани;
- · уточнении причин локальной симптоматики в молочной железе;
- · выявлении участков микрокальцинатов;
- · дифференциальной диагностике узловых форм рака и ФКБ при категорическом отказе пациентки от пункционной биопсии;
• поиске скрытых форм рака молочной железы у пациенток с множественны ми метастазами из неустановленного первичного очага;
- · уточнении местной распространенности процесса;
• при дифференциальной диагностике локальных рецидивов и постлучевых рубцовых изменений после комбинираваннаго лечения (радикальная резекция + лучевая терапия);
- · при дифф еренциальной диагностике злокачественной опухоли и жирового некроза;
оценке состояния имплантантов при протезированной молочной • Термография
Может использоватыя как вспомогательный метод в комплексе с маммографическим и улыразвуковым методами.
- Ретростерноскопия
Позволяет визуализировать состояние парастернальных лимфатических узлов, принципиально значимое при центральной и внутренней локализации опухоли.
- ·Цитологический метод
Выполняется при всех узловых образованиях, определяемых в ткани молочной железы. Пункционную биопсию следует проводить после выполнения любого из выбранных неинвазивных методов обследования.
Достоверность метода при оценке клеточногосостава пунктата максимально соответствует 98%.
Современные методики (ДНК-проточная цитофлуорометрия, определение уровня стероидных гормонов) позволяют определить при подобном исследовании ряд прегностических факторов до начала специфической терапии:
- плоидность и S-фаза;
- содержание ER;
• степень злокачественности.
Трепанобиопсия
Используется в основном при 111 стадии рака молочной железы до начала комплексной терапии.
Позволяет:
- · морфологически подтвердить диагноз;
- · установить гистологический тип опухоли и степень ее злокачественности;
- · определить уровень рецепторов в опухолевой ткани;
- оценить наличие благоприятных или неблагоприятных прогностических факторов в
целях интенсификации (при необходимости) последующей лечебной тактики.
Оценка общей распространенности процесса диагностический алгоритм включает в себя ряд методик, позволяющих оценить наличие
отдаленных проявлений болезни.
- ·Сканирование костей скелета
Хороший скрининговый тест, особенно при бессимптомном течении костного метастазирования.
Выявляемость в подобных клинических случаях до 30%. Позволяет визуализировать очаг >1,5 см.
Однако при ранних стадиях (1, 11А, без поражения регионарных лимфатических узлов) точность диагностики снижается.
В целях уточнения характера метастатическог о поражения (литический, бластический, смеианный) во всех случаях должно уточнятыя прицельной рентгенографией очагов патологического накопления радиофармпрепарата.
- ·Сканирование и/или ультразвуковое исследование печени
Позволяет визуализировать не просто наличие объемных патологических образований в nаренхиме органа, но:
- · установить их природу и связь с первичным процессом;
- уточнить характер/множественность поражения и снижение функциональных возможностей.
- Ультразвуковое исследование органов малого таза
для визуализации метастатического поражения придатков матки, а также сопутствующей
гинекологической патологии/гиперплазия и попипоз эндометрия,кисты яичников,аденомиоз и т.д.1:
- подобная информация становится значимой при выборе тактики лечения, особенно
способа овариоэктомии у молодых менструирцю щих женщин с положительным статусом опухолей по стероидны м рецепторам.
- · Исследование опухолевых маркеров
Целесообразно определять СА 153, в некоторых случаях СА 153 + РЭА.
Это – нескрининговые тесты.
Специфичность СА 153 – около 85% и возрастает с нарастанием стации процесса (около 90% при III стадии).
Хороший мониторинговый показатель, свидетелытвующий о:
- эффективности проводимого лечения (динамически стабильные уровни);
•предсказатель клинического прогрессирования (достоверное увеличение уровня за 4-6 месяцев до реализации метастатического поражения).